Salud
Caracterización de Modelos Sanitarios y Sistemas Sanitarios
Durante mucho tiempo las personas cubrieron el tratamiento de sus enfermedades con recursos propios, acudiendo a las distintas alternativas que podían encontrar. Los acontecimientos históricos fueron modificando profundamente la estructura de la sociedad, sus costumbres, su cultura y entre ellos el concepto de salud; de ahí que se forjaran profesiones sanitarias y aparecieran diversos dispositivos asistenciales. Los poderes públicos tomaron conciencia de la necesidad de establecer determinadas garantías a favor de la población, principalmente las que se referían al desarrollo de las medidas higiénicas, la medicina preventiva y el saneamiento ambiental.
Publicada el 26 DE JULIO 2011
Esta situación originó distintas visiones ideológicas y políticas respecto a la asistencia sanitaria en los distintos países, dependiendo de la conformación de las características sociales, políticas, económicas e históricas de cada uno de ellos. Tales características dieron origen a modelos como el Liberal, el Socialista y el Mixto.
Es común en la literatura especializada que se utilice el concepto de modelo y sistemas como sinónimo. Por ello es importante remarcar la diferencia entre ambos para no confundirlos:
El Modelo hace al ámbito de la política y se lo puede definir como “el conjunto de criterios o fundamentos doctrinales e ideológicos en los que están cimentados los sistemas sanitarios”, en él se determinan aspectos como: población receptora, quién financia el sistema, prestaciones que se van a dar, actuaciones y competencias de la salud publica-autoridad sanitaria.
Mientras que el Sistema hace a la operatividad y ejecución del Modelo, pero al momento de definirlo aparecen distintas maneras de conceptualizarlo propio de las características y complejidades que guarda.
La Organización Mundial de la Salud los relaciona con el Concepto de Salud en su aspecto más amplio “como un conjunto de elementos interrelacionados que contribuyen a la salud en los hogares, los lugares de trabajo, los lugares públicos y las comunidades, así como en el medio ambiente físico y psicosocial, y en el sector de la salud y otros sectores afines”.
Asimismo, la OMS visualiza los distintos actores que lo componen al explicar que “sistema es el conjunto de todas las actividades, oficiales o no, relacionadas con la prestación de servicios de salud a una población determinada, que debe tener acceso adecuado a la utilización de dichos servicios. Integrado por todo el personal de la salud disponible, los procedimientos de formación de este tipo de personal, las instalaciones sanitarias, las asociaciones profesionales, los recursos económicos que por cualquier motivo u origen se pongan al servicio de la salud y el dispositivo oficial y no oficial existente”.
Y añade que “todo este conjunto debe armonizarse en un sistema homogéneo que permita utilizar los recursos habilitados para el logro de la máxima satisfacción de los objetivos prefijados: garantizar el derecho a la salud no sólo como un derecho universal, sino como un recurso para el desarrollo social, económico e individual de una persona”.
Si bien todo sistema se encuentra incluido en uno mayor, el suprasistema, están quienes consideran que los sistemas de salud son una variante de los sistemas sociales, y como tales aparecen como una de las instituciones y funciones sociales más constantes y de mayor complejidad en la sociedad.
Desde la sociología se ha definido al sistema de salud como “el conjunto de mecanismos sociales cuya función es la transformación de recursos generalizados en productos especializados en forma de servicios sanitarios de la sociedad”.
A) Modelos Sanitarios
1. Liberal: La salud en este modelo es considerada como un bien de consumo, que no necesariamente tiene que estar protegida por los poderes públicos en toda su amplitud. La responsabilidad del Estado queda resumida a atender a grupos mas carenciados y vulnerables a las contingencias de la enfermedad, con mínima contribución financiera al sistema por parte del Estado.
Los otros grupos poblacionales (medios y altos) se adhieren a compañías de seguros privados o contratan directamente al proveedor de prestación médica, sin intermediarios. La utilización de los servicios se basa en la ley de la oferta y la demanda.
Este modelo está presente en el Sistema Privado de Estados Unidos, siendo el referente entre otros países. Aspectos relevantes del modelo:
- Los proveedores de servicios desarrollan sus dispositivos de acuerdo a los planteamientos de rentabilidad económica. La alta competitividad existente entre los diferentes proveedores para captar clientes hace que la tecnología, y la investigación científico-médica avancen notablemente y atraigan a los mejores profesionales.
- Algunas características de este sistema están siendo aplicadas en otros sistemas sanitarios, como el análisis de costes por proceso (utilización desmedida de pruebas complementarias en los diagnósticos y exceso de medicamentos) para hacerlos más eficientes.
- Su financiamiento descansa sobre las empresas que cofinancian un contrato de seguro de salud con organismos privados, esta situación genera desventajas y desigualdades para los distintos segmentos de la población. Dos tercios de los empleados reciben esta cobertura. Los trabajadores autónomos, los de tiempo parcial o los que tienen pequeñas empresas deben contratar pólizas individuales mucho más caras, por lo que a menudo las rechazan. Fuera de la empresa no hay derechos. Los jubilados de más de 65 años tienen derecho a una cobertura mínima, para aquellos que no entran en estas categorías: la nada.
- Una variante del Modelo Liberal es el Modelo Singapur, que ha introducido en los sistemas sanitarios el concepto de capitalización individual. La financiación se genera en una Central Provisora de Fondos (20% salario del trabajador + 20 % empresarios). Entre el 6-8% va a una cuenta. Cada individuo puede retirar dinero de esa cuenta para cubrir gastos sanitarios.
2. Socialista o Estadista: su característica más relevante es que las prestaciones se dan en condiciones de equidad, gratuidad y universalidad para todos los segmentos de la población. Es financiado en su totalidad por presupuestos generales del Estado. El sector privado es inexistente. De este modelo derivan dos tipos:
a) Modelo Semashko. Comenzó en la antigua URSS y los países del bloque soviético después de la Segunda Guerra Mundial. Desde 1990 Rusia y todos los países comunistas de Europa han abandonado el sistema centralizado, totalmente controlado y operado por el Estado.
b) Modelo Público Unificado. Aplicado en Cuba y Corea del Norte, en este sistema el estado toma un papel relevante en garantizar el acceso a la salud financiando y suministrando servicios de salud directamente a través de un sistema único e integrado verticalmente. La cobertura se otorga con criterios de equidad, gratuidad y universalidad a toda la población. La priorización de la salud pública es a través de la medicina preventiva y la educación sanitaria para incrementar los niveles de salud en detrimento de la creación de servicios asistenciales y medicaciones costosas, como así también la inversión en servicios públicos ha sido una de las características más relevantes e imitadas por otros países. Este sistema es poco eficaz en lo referente al individuo, excluye las opciones de prestaciones bajo el control del consumidor y limita la representación efectiva de los usuarios en la organización del servicio.
3. Mixto. Es común en muchos países europeos y latinoamericanos. Se define por la contribución que tiene el sector público y privado en la gestión del sistema. Según el país, difiere la participación de ambos sectores dándole características propias en la financiación, en los modos de provisión y en la funcionalidad, como así también en los distintos niveles de asistencia.
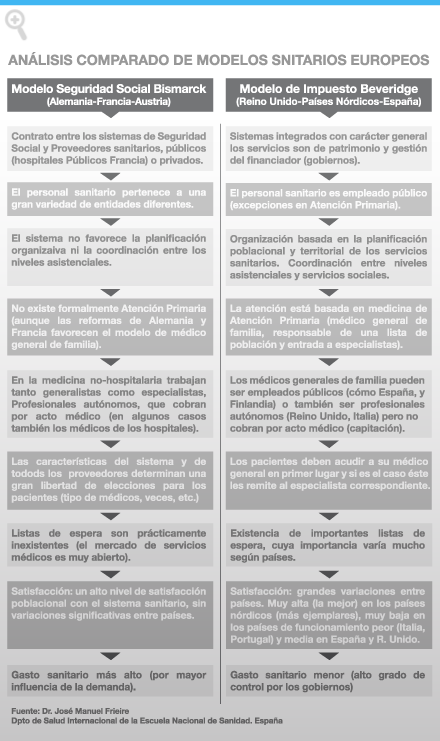
Dos modelos europeos le dieron origen: Modelo Seguridad Social–Bismarck. Es el más antiguo y el más avanzado del mundo, inspirado en la legislación social de Alemania en 1883.
- El estado garantiza las prestaciones mediante cuotas obligatorias.
- El modelo garantiza la asistencia sólo a los trabajadores que pagaban el seguro obligatorio, teniendo que constituir redes paralelas de beneficencia para los trabajadores que no “cotizan”.
- Los profesionales son retribuidos mediante acto médico y las instituciones hospitalarias reciben un presupuesto global.
- La red de salud pública queda en manos del Estado, que se constituye asimismo en autoridad sanitaria.
- Actualmente todos los ciudadanos de estos países gozan de una sanidad universal, gratuita y en condiciones de equidad.
En segundo lugar el Modelo Impuesto–Beveridge, inspirado en el informe Beveridge de 1942, que formalizó la organización adoptada por Suecia en la década de 1930, y dio origen al Sistema Nacional de Salud en diferentes países.
- La Financiación es pública a través de impuestos y mediante presupuestos estatales.
- La prestación se da en condiciones de universalidad, equidad, gratuidad y libertad de acceso de toda la población.
- La planificación y la salud pública quedan en manos del Estado y descentralizadamente en comunidades autónomas y municipios que deciden y elaboran planes de salud evaluables y de cumplimiento obligado.
- Amplio control parlamentario sobre el sistema.
- Los medios de producción son estatales aunque existe una parte del sector privado, los pacientes participan en el pago.
- Tiene un presupuesto global limitado para las instituciones hospitalarias.
En tercer lugar, cabe mencionar que en Latinoamérica surgieron otros modelos parecidos pero con características históricas y sociales propias de la región.
1- Modelo Segmentado: Es el modelo más frecuentemente utilizado en América Latina. Coexisten tres sectores en el sistema:
–Sector Público: representado por el Estado, quien se ocupa de brindar asistencia a aquellos individuos excluidos del mercado, es decir a quienes pertenecen a los grupos sociales más carenciados y vulnerables y sin cobertura social. Se financia con recursos fiscales que pueden provenir de las finanzas generales o bien de impuestos con afectación específica a esta finalidad. A su vez es el estado es prestador de servicios a través de su red sanitaria.
–Sector Seguridad Social: su organización se descentraliza en entidades intermedias no gubernamentales, pero con alta regulación por parte del estado. La financiación se efectúa a través de aporte de los trabajadores y contribuciones de los empleadores, recursos que tiene el carácter de obligatorios. Por definición, sólo cubre a los aportantes al sistema y su grupo familiar.
–Sector Privado: la prestación de servicios de salud se realiza a través de prestadores privados en el mercado. La financiación la efectúa el usuario demandante mediante el sistema denominado prepago. En general los seguros se contratan individualmente, aunque pueden ser contratados colectivamente. En Argentina lo que debe aportar cada usuario se calcula en base al riesgo de enfermar y de estar enfermo (es decir, a través de las tasas de incidencia y prevalencia de las diferentes enfermedades) y al tipo de servicio.
Estos tres sectores financian el sistema, pero dos de ellos también son prestadores de servicio: el Público y el Privado. Este último brinda servicio a seguros privados como a seguros sociales.
Los problemas que presenta esta conformación le imprimen al área de la salud una lógica peculiar puesto que implica la coexistencia desarticulada de cada uno de estos subsistemas, que difieren respecto a su población objetivo, los servicios que brindan, el origen de los recursos con que cuentan y nivel de decisión en el sistema. A ello hay que sumar la existencia de serios niveles de fragmentación en cada sector.
La interdependencia económica de los tres sectores, la duplicidad de funciones, la ineficiencia en el manejo de recursos y las diferencias importantes de prestación de servicios entre los diversos segmentos de población en relación a su cobertura dan como resultado falta de equidad y discriminación en la prestación del sistema, es decir marcadas ineficacias.
2- Contrato Público (ejemplo de esta modalidad lo representaba Brasil)
• El financiamiento público se combina con una creciente participación privada en la provisión de los servicios de salud, mediante la contratación de servicios.
• La población tiene mayores opciones y los proveedores encuentran más oportunidades para la autonomía y la competencia.
• El presupuesto público global se asigna a un conjunto plural de proveedores en función de ciertos criterios de productividad y calidad.
• Este modelo conduce a la fragmentación de la provisión y complica el control de la calidad y los costos.
3- Pluralismo Estructurado (Es una nueva modalidad que se encuentran transitando Colombia, México, Argentina y Brasil)
Representa un punto intermedio entre los dos polos (público y privado) en los que han funcionado los sistemas de salud, lo que evita los extremos del monopolio en el sector público y la atomización del sector privado. Esta nueva alternativa busca que el sistema ya no esté organizado por sectores sociales sino por funciones. Juegan aquí un rol importante los Ministerios de Salud de cada país asumiendo funciones de rectoría y regulación del sistema y procurando la conducción estratégica, en lugar de ser un proveedor más de servicios de salud.
• La Seguridad Social se convierte en la responsable principal de la financiación y se amplía gradualmente a fin de alcanzar una protección universal, guiada por principios de finanzas públicas.
• La provisión directa de servicios quedaría abierta a todo un esquema pluralista de instituciones, tanto públicas como privadas.
• En las áreas urbanas fomentaría la competencia entre proveedores, y en las áreas rurales otras innovaciones para fomentar el pluralismo serían las cooperativas organizadas y empresas solidarias de salud. En todo caso el reto es incrementar las opciones para los consumidores y los proveedores, con reglas claras que minimicen los conflictos potenciales entre equidad y eficiencia.
En conclusión, se podría afirmar que de todos los modelos descriptos sintéticamente han ido variando en el tiempo y generando cambios en busca de nuevas alternativas para ser más eficientes y guardar mayor equidad en la prestación.
El siguiente cuadro muestra la transición que a nuestro criterio han teniendo y hacia donde van:
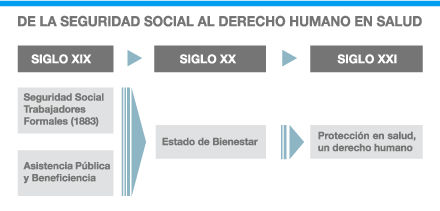
La percepción generalizada es que no hay ningún modelo concreto único y puro que permita resolver todos los problemas de salud de la población en nuestro entorno. El modelo sanitario ideal no existe, cualquier modelo que elijamos tiene defensores y detractores por sus propias características y complejidades. La salud en su concepción tiene una dimensión ética que se apoya en valores sociales, políticos y religiosos entrecruzados con distintas visiones ideológicas e intereses de todo tipo que no siempre tienen apreciaciones comunes.
La salud, objetivo de todo sistema, es un bien esencial para la vida, para el bienestar y la economía de un país. La OMS sostiene que la misión de todo sistema es conseguir incrementar los niveles de salud en todos los aspectos y situaciones de la persona aislada y/o en sociedad, por lo que su funcionamiento es condición para establecer indicadores de medición de bienestar y de nivel de desarrollo de una sociedad.
La salud y los servicios sanitarios son una responsabilidad pública y un derecho social. El Estado debe garantizar su protección, promoción y acceso a los servicios de salud de una manera adecuada y oportuna independiente de su clase social, nivel de ingreso, inserción laboral, genero, etnia o edad.
Es común a la mayoría de los modelos descriptos definir a las políticas de salud más allá de los Ministerios de Salud, ya que las consideran intersectoriales abarcando todas aquellas acciones destinadas a mejorar la salud.
B) Características de los Sistemas de Salud comunes a todos los modelos
• Los sistemas de salud son instrumentos operativos diseñados por la autoridad política de los diferentes países para cumplir con sus modelos teóricos sanitarios.
• El rasgo más específico de todos los sistemas salud es su carácter profesional. El médico es el eje del sistema, el tomador de decisiones fundamental (en nombre del paciente) con gran autonomía en sus decisiones.
• Las decisiones médicas en los sistemas de salud determinan la calidad y eficiencia de estos.
• Los sistemas sanitarios permanentemente deben alinear la práctica médica (con sus incentivos e intereses) con la misión y valores del sistema sanitario, articulando la gestión administrativa con la gestión clínica colegiada basada en la autoridad profesional.
• Los determinantes más importantes de la salud individual y colectiva no dependen del sector salud. Este tiene una limitada capacidad de producir salud, aproximadamente un 11%, frente al 89% (que comprende la carga genética, los estilos de vida y el medio ambiente).
• El sector salud es cada vez más relevante en los indicadores macroeconómicos de un país, esta cantidad de recursos genera poderosos intereses en actores económicos con gran influencia en decisiones sanitarias. Ejemplo de ello: Industria farmacéutica, equipamiento médico, profesionales, seguridad social, etc.
• El crecimiento del empleo sanitario respecto a otro tipo de empleo, dan al sector una gran capacidad de presión social y laboral, cuya gestión es en especial problemática. Por ej.: enfermeros, residencias asistidas, servicios socio-sanitarios, cuidados de enfermos crónicos, profesionales concentrados en un mismo empleador (hospitales), un mix de categorías profesionales distintas con diferentes intereses, entre otros.
Los sistemas sanitarios además de ser complejos como se ha descrito se caracterizan por ser parcialmente descriptibles por el gran número de componentes y relaciones que guardan entre las partes hacen que lo comparen, con la caja negra de una compleja máquina con funcionamiento desconocido.
Los sistemas sanitarios, además son sistemas abiertos y por ende interactúan con otros sistemas: el político, el fiscal, educativo y el económico guardando con estos relaciones de interdependencia, es decir el sector salud depende del accionar de éstos, cualquier variación en alguno de ellos tiene fuerte impacto en su ejercicio, tal es el caso del sistema fiscal (recaudador) el proveedor de recursos financieros o la falta de definición y de apoyo del sistema político deja al sistema de salud sin rectoría sobre el todo sanitario. El educativo, pieza fundamental al momento de acompañar en la prevención educando a la población a través de sus métodos sistemáticos y parasistemáticos; y por último, quizás el más relevante el sistema económico que produce fuertes impactos en los distintos sectores cuando tiene desequilibrios relevantes como es el caso de la variaciones en empleo (desempleo).
Mantener el equilibrio en las interacciones de estos sistemas conlleva al mantenimiento del sistema y a mejorar el nivel sanitario produciendo los resultados esperados en la población que se cubre en un país.
A su vez, los sistemas social y ambiental (suprasistemas) contienen al sistema de salud e interactúan permanentemente condicionándolo en su funcionamiento en cuanto al impacto que generan, como así también en su capacidad de dar respuesta a las demandas constantes que presenta el medio, midiendo su capacidad de retroalimentación en términos de eficacia y de eficiencia, es decir, producir los mejores resultados (prolongar la vida, minimizar las enfermedades, las discapacidades, promover el bienestar- satisfacción interna, etc.), en definitiva la satisfacción de los usuarios. Ver grafica (presentación PowerPoint que acompaña este trabajo)
C) Funciones y componentes de los Sistemas de Salud
Los componentes se podrían definir como las partes internas del sistema, que en su accionar determinan el equilibrio operativo del sistema. Los componentes son:
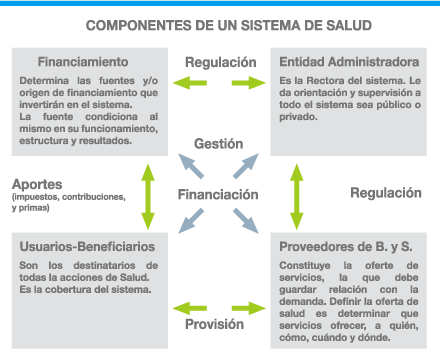
Las partes se relacionan a través de funciones: financiación, regulación (legislación), provisión y gestión (planificación y control del sistema).
D) Estructura organizativa asistencial de los Sistemas de Salud
La organización de la asistencia médica es fruto de la estructura sociopolítica y económica de la sociedad en la que actúa. (Modelo-Sistema).
En los países europeos la atención de salud es bajo la modalidad de dispositivo asistencial, sometido directamente al poder del Estado y gestionado por autoridades y organismos que representan a dicho poder, es lo que se ha denominado servicio nacional de salud. En este sistema los servicios se estructuran dentro del esquema de asistencia integrada con una total planificación estatal, tanto en el aspecto de la distribución geográfica del dispositivo asistencial como en la definición de las prestaciones y en las modalidades de actuación del personal de salud, que quedan reguladas mediante detalladas reglamentaciones. La acción gubernamental comprende la definición de los puestos de trabajo necesarios en el campo sanitario y la creación de los centros de salud y sus niveles de equipamiento, y tiene como objetivo la extensión de las prestaciones a toda la población.
Los países socialistas adoptaron este esquema con carácter general para sus dispositivos de salud, pero también algunos otros países como los latinoamericanos han estructurado esquemas hasta cierto punto similares compartidos con el sector privado.
Tal es el caso que debido a medidas de racionalización económica y la creciente evolución de la asistencia han permitido que en los últimos años, en muchos países europeos parte de la población se oriente hacia la atención médica ofertada por centros sanitarios privados, generando un desarrollo importante de seguros médicos privados y dando lugar al cambio de visión sostenido por muchos años del Sistema Nacional de Salud.
Evidentemente en casi todos los países se avanza hacia modelos mixtos descriptos anteriormente variando algunos de ellos en la modalidad de gestión, esto es, distinta participación del sector público y el privado en la financiación y provisión de servicios.
Podemos afirmar que existe una gran diversidad en relación a la estructura organizativa de la sanidad, los cuales son el resultado de combinar los dos elementos básicos de los que se constituyen todos los sistemas sanitarios:
1. Fuentes de financiación: recursos económicos
2. Proveedores: médicos, hospitales, farmacias, etc.
La estructura asistencial común a la mayoría de los sistemas es:
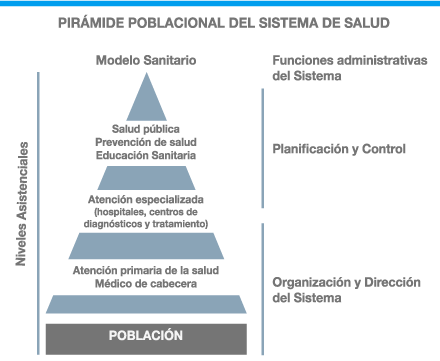
A pesar de los avances terapéuticos, el constante incremento del costo de la salud, la demanda masiva de asistencia, las repetidas reformas y las desigualdades en la atención médica siguen a la orden del día, tanto entre los países como en el interior de ellos. Numerosos factores inciden en ello: medio ambiente, alimentación y trabajo, las costumbres, entre otros. Pero los sistemas de salud y los modos de financiamiento también generan consecuencias que a diferencia de las anteriores se pueden mejorar interviniendo en sus defectos, como son la burocratización, la ausencia de regulación, la falta de equidad – accesibilidad, la eficiencia tanto micro como macroeconómica; en definitiva “sistemas de salud que garanticen la satisfacción de la población en lo referente a la promoción, prevención, protección y restauración de la salud de los individuos y las comunidades de un país” (OMS).
En conclusión el presente documento ha intentado hacer una descripción conceptual y general de los distintos modelos y sistemas vigentes en gran parte de los países; describir características comunes y complejidades propias del sistema considerado el más complejo de todos los sistemas sociales.
Bibliografía:
-“Informe sobre la salud en el mundo 2009”, Organización Mundial de la Salud (OMS), Ginebra.
- Alonso J., Calderón C., Duque F., García P., Ortuño I., Organización y Gestión Sanitaria. Anexos. 2001.
-Bernaldo L, Bandow D, Tannen M, Corona J, Goodman J, Musgrave G, Alternativas de reforma para la sanidad pública. Madrid: Circulo de
Empresarios; 1998. Boletín 63.
- Dr, José Manuel Freire El Sistema Nacional de Salud Español en Perspectiva Comparada Europea: Diferencias, Similitudes, Retos y Opciones.
Departamento de Salud Internacional, Escuela Nacional de Sanidad-Instituto de Salud Carlos III. Madrid.
- CEPAL Serie de Políticas Sociales Nª 121 “La reforma al Sistema de Salud Chileno desde la perspectiva de los Derechos Humanos. Marcelo Drago. Santiago de Chile 2006
- Documento La Salud como Sistema Dr Hernán Omar Caballero. Mendoza, 2002
- Sojo, Ana. Reformas de gestión de salud en América Latina: los cuasimercados de Colombia, Argentina, Chile y Costa Rica, CEPAL, Chile, 2000.
- WWW. Sistemas Sanitarios –uah.wikispaces.com
- De Los Sistemas de Salud de Mercosur y Chile Daniel Olesker, Director Instituto Cuesta Duarte P.I.T. -- C.N.T
- Investigaciones Web Los sitios para el análisis internacional comparado de los sistemas sanitarios son, entre otros: El European Observatory on Health Systems and Policies (http://www.euro.who.int/observatory) impulsado por la OMS, varias instituciones y gobiernos europeos (entre ellos España); el International Network Health Policy & Reform (http://www.healthpolicymonitor.org/) que cuenta con un excelente sistema de seguimiento y análisis de reformas sanitarias; la OCDE (www.oecd.org) cuyos datos sobre el sector sanitario son el estándar de referencia para las comparaciones internacionales.
Link permanente:
http://www.politicaspublicas.uncu.edu.ar/articulos/index/caracterizacion-de-modelos-sanitarios-y-sistemas-sanitarios
Advertencia legal:
Las opiniones y los conceptos vertidos en los artículos publicados expresan la postura de sus respectivos autores y no necesariamente coinciden con la de la Universidad Nacional de Cuyo. La institución declina toda responsabilidad por las consecuencias que pudieran derivarse de la lectura y/o interpretación del contenido de los artículos publicados.
 Esta obra está licenciada bajo una Licencia Creative Commons Attribution-NonCommercial-ShareAlike 2.5 Argentina .
Esta obra está licenciada bajo una Licencia Creative Commons Attribution-NonCommercial-ShareAlike 2.5 Argentina .






Compartir